En la era de la medicina personalizada, los test genéticos antes de tomar medicamentos: ¿El nuevo estándar? emergen como una herramienta revolucionaria para optimizar tratamientos y reducir riesgos. Estos análisis permiten predecir cómo responderá cada paciente a fármacos específicos, evitando reacciones adversas y maximizando la eficacia terapéutica. Con avances en genómica, cada vez más profesionales consideran incorporar estas pruebas como práctica habitual. ¿Podrían convertirse en un requisito previo a la prescripción? Este artículo explora el potencial, los desafíos y el impacto de los test genéticos en la medicina moderna, cuestionando si están destinados a ser el nuevo paradigma en el cuidado de la salud.
Test genéticos antes de tomar medicamentos: ¿El nuevo estándar en la medicina personalizada?
Los test genéticos antes de tomar medicamentos están revolucionando la forma en que los profesionales de la salud prescriben tratamientos. Estos análisis permiten identificar cómo un paciente metabolizará determinados fármacos, evitando reacciones adversas o terapias ineficaces. Con el avance de la medicina personalizada, esta práctica podría convertirse en un protocolo habitual para optimizar la eficacia y seguridad de los medicamentos.
1. ¿Qué son los test genéticos farmacológicos?
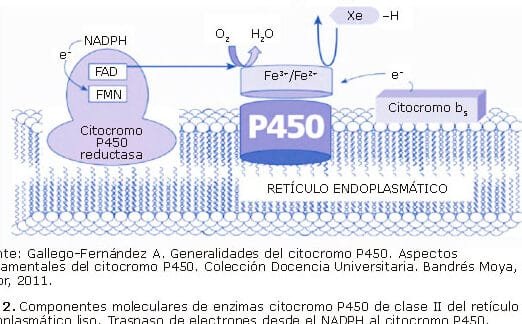
Los test genéticos farmacológicos son pruebas que analizan variaciones en genes específicos relacionados con el metabolismo de fármacos. Estos genes, como CYP2D6 o CYP2C19, influyen en cómo el cuerpo procesa ciertos medicamentos. Los resultados ayudan a predecir si un paciente responderá bien a un tratamiento, requerirá ajustes de dosis o debería evitar un fármaco por alto riesgo de efectos secundarios.
2. Beneficios de los test genéticos antes de tomar medicamentos
Entre los principales beneficios destacan la reducción de reacciones adversas, la optimización de dosis y la personalización terapéutica. Estos análisis disminuyen la trial-and-error en la prescripción, ahorrando tiempo y mejorando la calidad de vida del paciente. Además, pueden reducir costos asociados a hospitalizaciones por interacciones medicamentosas.
3. Medicamentos que requieren test genéticos previos
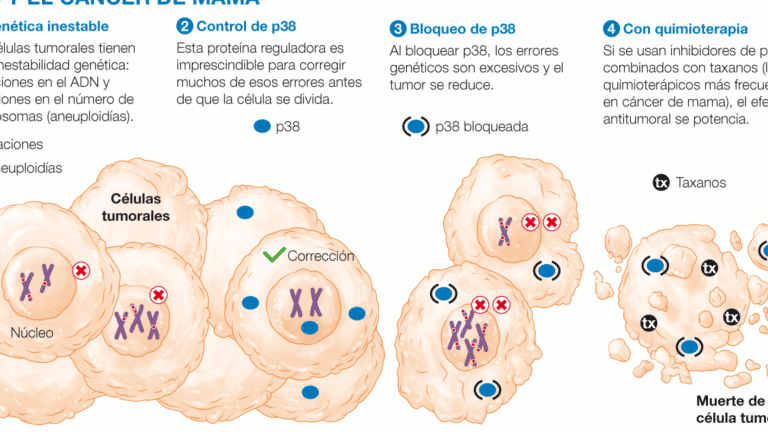
Algunos fármacos con directrices establecidas para realizar test genéticos antes de tomar medicamentos incluyen anticoagulantes (warfarina), antidepresivos (SSRIs), quimioterápicos (tamoxifeno) y analgésicos (codeína). La FDA y otras agencias reguladoras recomiendan estas pruebas para evitar complicaciones graves derivadas de variaciones genéticas.
4. Limitaciones y desafíos de los test genéticos farmacológicos
Aunque prometedores, estos tests enfrentan desafíos como el acceso limitado en ciertas regiones, costos elevados y la necesidad de mayor educación médica para interpretar resultados. Además, no todos los genes relacionados con la farmacogenómica tienen suficiente evidencia clínica para su aplicación rutinaria.
5. Futuro de los test genéticos en la prescripción médica
Se espera que, con avances tecnológicos y reducción de costos, los test genéticos antes de tomar medicamentos se integren en la atención primaria. Herramientas como inteligencia artificial podrían acelerar la interpretación de resultados, mientras que bases de datos genómicas facilitarán la toma de decisiones clínicas basadas en evidencia.
| Categoría | Ejemplo de medicamento | Gen analizado |
|---|---|---|
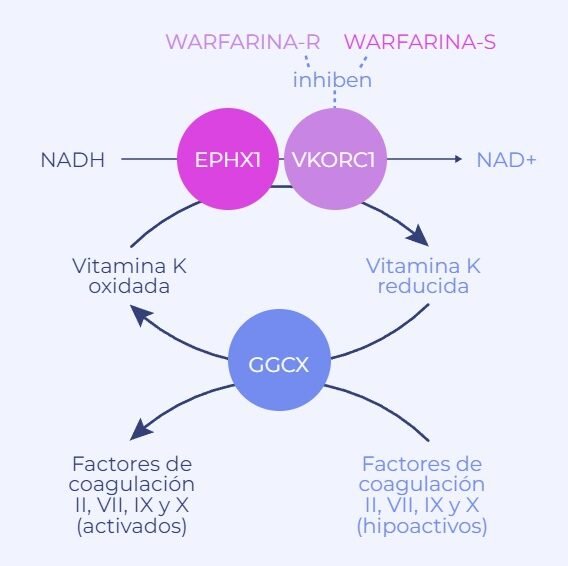
| Anticoagulantes | Warfarina | CYP2C9, VKORC1 |
| Antidepresivos | Fluoxetina | CYP2D6 |
| Oncológicos | Tamoxifeno | CYP2D6 |
| Analgésicos | Codeína | CYP2D6 |
Test genéticos antes de tomar medicamentos: ¿El nuevo estándar? – Guía detallada
¿Qué beneficios concretos ofrecen las pruebas genéticas previas a la prescripción de medicamentos?
Las pruebas genéticas previas a la prescripción de medicamentos ofrecen beneficios concretos como la personalización de tratamientos, reduciendo el riesgo de reacciones adversas y aumentando la efectividad terapéutica. Estas pruebas permiten identificar variantes genéticas que afectan la metabolización de fármacos, lo que facilita la elección de dosis precisas y evita medicamentos potencialmente dañinos. Además, optimizan el tiempo y los costos al disminuir ensayos fallidos. Test genéticos antes de tomar medicamentos: ¿El nuevo estándar? representa un avance clave en la medicina de precisión, mejorando resultados clínicos y calidad de vida del paciente.
Reducción de reacciones adversas
Las pruebas genéticas previas a la prescripción minimizan el riesgo de efectos secundarios graves al detectar predisposiciones genéticas que influyen en la tolerancia a ciertos fármacos. Por ejemplo, variantes en el gen _CYP2D6_ pueden indicar una metabolización lenta de antidepresivos, evitando sobredosis o toxicidad. Esta prevención personalizada es crucial en pacientes polimedicados o con condiciones crónicas.
Optimización de la dosis adecuada
La farmacogenética permite ajustar las dosis terapéuticas según el perfil genético del paciente, evitando tratamientos subóptimos. Un estudio demostró que pacientes con variantes en _TPMT_ requieren ajustes en dosis de medicamentos como la azatioprina para prevenir daño hematológico. La tabla siguiente resume genes clave y sus implicaciones:
| Gen | Medicamento | Impacto |
|---|---|---|
| CYP2C19 | Clopidogrel | Respuesta reducida |
| VKORC1 | Warfarina | Riesgo de sangrado |
| HLA-B15:02 | Carbamazepina | Reacción cutánea grave |
Ahorro en costos sanitarios
La implementación de pruebas genéticas reduce gastos asociados a hospitalizaciones por reacciones adversas y tratamientos ineficaces. Un análisis mostró que la genotipificación previa de _HLA-B57:01_ antes de recetar abacavir ahorró millones en complicaciones. La inversión inicial se compensa con la disminución de intervenciones correctivas y mejora en la adherencia terapéutica.
¿Cómo funcionan las pruebas farmacogenéticas y en qué casos están recomendadas?
Las pruebas farmacogenéticas analizan variaciones genéticas específicas en el ADN de un paciente para predecir su respuesta a determinados medicamentos, optimizando la efectividad y reduciendo los efectos adversos. Estas pruebas están recomendadas en casos como tratamientos con anticoagulantes, antidepresivos, quimioterápicos o analgésicos, especialmente cuando hay historial de reacciones adversas o falta de eficacia terapéutica. Test genéticos antes de tomar medicamentos: ¿El nuevo estándar? permite personalizar terapias, evitando el ensayo-error en la prescripción médica.
¿Qué genes se analizan en las pruebas farmacogenéticas?
Las pruebas farmacogenéticas se centran en genes como CYP2D6, CYP2C19 o VKORC1, que influyen en el metabolismo de fármacos. Por ejemplo, variantes en CYP2C19 afectan la eficacia del clopidogrel, un anticoagulante, mientras que VKORC1 determina la dosis adecuada de warfarina. Estas analíticas identifican polimorfismos que alteran la actividad enzimática, clasificando a los pacientes como metabolizadores rápidos, intermedios o pobres.
¿Cuándo está indicado realizar una prueba farmacogenética?
Están indicadas en pacientes con tratamientos crónicos o de alto riesgo, como psicofármacos, oncológicos o cardiovasculares, donde la respuesta variable puede ser crítica. También se recomiendan ante reacciones adversas graves previas o cuando exista sospecha de resistencia al tratamiento. La farmacogenética es clave en áreas como la psiquiatría, donde ajustar dosis de antidepresivos mejora significativamente los resultados.
| Fármaco | Gen analizado | Impacto clínico |
|---|---|---|
| Clopidogrel | CYP2C19 | Riesgo de trombosis en metabolizadores pobres |
| Warfarina | VKORC1 | Dosis precisa para evitar sangrados |
| Tamoxifeno | CYP2D6 | Efectividad reducida en metabolizadores pobres |
¿Cómo se interpretan los resultados de una prueba farmacogenética?
Los resultados se correlacionan con guías clínicas que asocian genotipos con recomendaciones de dosificación o alternativas terapéuticas. Por ejemplo, un paciente con variantes CYP2D64/4 (metabolizador pobre) podría requerir evitar codeína por riesgo de toxicidad. Los informes suelen incluir categorías como uso estándar, ajuste de dosis o evitar fármaco, facilitando la decisión médica basada en evidencia genética.
¿Cuál es el nivel de precisión proyectado para las pruebas genéticas aplicadas a medicamentos psiquiátricos hacia el año 2025?

El nivel de precisión proyectado para las pruebas genéticas aplicadas a medicamentos psiquiátricos hacia 2025 se estima entre un 70% y 85%, dependiendo del avance en tecnologías como la secuenciación de ADN y el análisis de biomarcadores específicos. Estas pruebas buscan optimizar la efectividad y reducir efectos adversos, aunque factores como la variabilidad genética y limitaciones en datasets clínicos podrían influir en su exactitud. Test genéticos antes de tomar medicamentos: ¿El nuevo estándar? podría ser una realidad cercana, pero aún requerirá validación en poblaciones diversas.
Factores que influyen en la precisión de las pruebas genéticas
La precisión de estas pruebas depende de múltiples variables, como la calidad de la muestra genética, los algoritmos de interpretación y la inclusión de datos clínicos complementarios. Además, la heterogeneidad de las enfermedades psiquiátricas complica la identificación de marcadores universales. Por ello, en 2025 se espera que la integración de IA y machine learning mejore la correlación entre genotipo y respuesta farmacológica.
Tecnologías emergentes en genómica psiquiátrica
Para 2025, tecnologías como la secuenciación de próxima generación (NGS) y los chips de polimorfismos (SNPs) serán clave. Estas herramientas permitirán analizar miles de variantes genéticas simultáneamente, aunque su aplicación masiva enfrenta desafíos como el costo y la accesibilidad. A continuación, una comparación de tecnologías:
| Tecnología | Ventaja | Limitación |
|---|---|---|
| NGS | Alta resolución y cobertura genómica | Costo elevado y complejidad analítica |
| SNPs | Económico para estudios poblacionales | Limitado a variantes conocidas |
Impacto en la personalización de tratamientos psiquiátricos
La farmacogenómica promete revolucionar la psiquiatría de precisión al reducir la trial-and-error en prescripciones. Para 2025, se anticipa que las pruebas identifiquen subgrupos de pacientes con mayor riesgo de efectos secundarios o baja respuesta terapéutica, optimizando dosis y selección de fármacos. Sin embargo, su adopción clínica dependerá de guías médicas actualizadas y educación profesional.
¿Qué criterios determinan la elección de una prueba genética óptima para fármacos psiquiátricos?
La elección de una prueba genética óptima para fármacos psiquiátricos depende de varios criterios, incluyendo la especificidad del medicamento, los polimorfismos genéticos relevantes (como los relacionados con el metabolismo hepático a través de enzimas CYP450), la evidencia clínica que respalda su utilidad, la accesibilidad técnica del test y el costo-beneficio para el paciente. Además, es crucial considerar la interpretación clínica de los resultados, ya que no todas las variantes genéticas tienen el mismo impacto en la eficacia o los efectos adversos de los fármacos. Test genéticos antes de tomar medicamentos: ¿El nuevo estándar? se ha convertido en una pregunta relevante, especialmente en psiquiatría, donde la respuesta individual a los tratamientos varía significativamente.
Factores genéticos clave en la metabolización de fármacos psiquiátricos
Los polimorfismos en las enzimas CYP450 (como CYP2D6, CYP2C19 y CYP3A4) son determinantes críticos, ya que influyen en la velocidad de metabolización de los fármacos, lo que puede llevar a una subóptima respuesta terapéutica o a efectos adversos graves. Por ejemplo, los metabolizadores lentos pueden acumular dosis tóxicas, mientras que los ultrarrápidos podrían no alcanzar concentraciones terapéuticas efectivas. Además, genes como COMT o SLC6A4 también afectan la respuesta a antidepresivos y antipsicóticos, lo que refuerza la importancia de una evaluación genética personalizada.
Evidencia clínica y validación de los test genéticos
La utilidad clínica de los test genéticos debe estar respaldada por estudios rigurosos que demuestren una correlación entre los resultados y la mejora en la eficacia o seguridad del tratamiento. Actualmente, agencias como la FDA han incluido información farmacogenómica en las etiquetas de más de 200 medicamentos, entre ellos antipsicóticos como la risperidona o antidepresivos como la fluoxetina. Sin embargo, no todas las pruebas disponibles cuentan con el mismo nivel de validación, por lo que es esencial seleccionar aquellas con soporte científico sólido.
| Gen | Enzima/Proteína | Fármacos Afectados | Impacto Clínico |
|---|---|---|---|
| CYP2D6 | Citocromo P450 2D6 | Venlafaxina, Risperidona | Metabolización lenta/ultrarápida |
| CYP2C19 | Citocromo P450 2C19 | Citalopram, Clopidogrel | Variabilidad en eficacia |
| SLC6A4 | Transportador de serotonina | ISRS (Fluoxetina, Sertralina) | Respuesta al tratamiento |
Costo-beneficio y accesibilidad de las pruebas genéticas
Aunque los test genéticos representan una inversión inicial, su implementación puede reducir costos a largo plazo al minimizar ensayos terapéuticos fallidos, hospitalizaciones por reacciones adversas o abandonos del tratamiento. No obstante, la accesibilidad varía según el sistema de salud y la cobertura de seguros. En algunos países, estas pruebas ya forman parte de protocolos clínicos, mientras que en otros su uso sigue siendo limitado por barreras económicas o falta de infraestructura.
Preguntas Frecuentes
¿Qué son los test genéticos antes de tomar medicamentos y cómo funcionan?
Los test genéticos antes de tomar medicamentos son análisis que estudian cómo tus genes afectan la forma en que procesas ciertos fármacos. Estos tests identifican variaciones en enzimas clave, como las del citocromo P450, que influyen en la eficacia o los efectos secundarios de los medicamentos.
¿Por qué se considera que estos tests podrían ser el nuevo estándar en medicina?
Se plantean como el nuevo estándar porque permiten una medicina personalizada, evitando reacciones adversas o tratamientos ineficaces. Al combinar datos genéticos con la prescripción, se optimiza la seguridad y efectividad de los fármacos desde el primer día.
¿Qué tipos de medicamentos están más asociados a estos test genéticos?
Los medicamentos con mayor relación son los usados en psiquiatría (antidepresivos), cardiopatías (anticoagulantes) y oncología (quimioterapias). Estos fármacos suelen tener márgenes terapéuticos estrechos y alto riesgo de interacciones genéticas.
¿Están cubiertos estos tests por los seguros médicos o sistemas de salud públicos?
La cobertura varía según el país y la aseguradora. Algunos sistemas, como en la UE o EEUU, ya cubren tests para fármacos específicos (warfarina, clopidogrel), pero su adopción masiva aún enfrenta barreras de coste y acceso.