Introducción
representa uno de los avances más prometedores en la medicina moderna, con el potencial de revolucionar las transfusiones y salvar innumerables vidas. Este innovador enfoque busca crear un sustituto sanguíneo compatible con todos los tipos de sangre, eliminando barreras como la escasez de donantes y el riesgo de incompatibilidad. A diferencia de las donaciones tradicionales, la sangre sintética podría producirse a gran escala, garantizando suministros urgentes en emergencias o zonas remotas. Sin embargo, su creación enfrenta desafíos científicos y éticos que requieren investigación rigurosa. Explorar este avance no solo amplía las posibilidades médicas, sino que también redefine el futuro de la atención sanitaria global.
Avances en el desarrollo de sangre sintética universal
El desarrollo de sangre sintética universal representa una de las innovaciones más prometedoras en el campo de la medicina y la bioingeniería. Este avance podría resolver problemas críticos como la escasez de donaciones, la compatibilidad entre grupos sanguíneos y el riesgo de transmisión de enfermedades. A continuación, se desglosan los aspectos clave de esta investigación.
¿Qué es la sangre sintética universal?
La sangre sintética universal es un producto artificial diseñado para imitar las funciones de la sangre natural, especialmente su capacidad para transportar oxígeno y nutrientes. A diferencia de la sangre convencional, no depende de donantes y se fabrica para ser compatible con cualquier tipo de sangre, eliminando barreras como el factor Rh o los grupos A, B, AB y O.
Beneficios del desarrollo de sangre sintética universal
Entre los principales beneficios del desarrollo de sangre sintética universal destacan: la reducción de la dependencia de donantes, la posibilidad de uso en situaciones de emergencia sin necesidad de pruebas de compatibilidad, y la disminución del riesgo de infecciones. Además, su almacenamiento prolongado facilita su distribución en zonas remotas.
Desafíos en la creación de sangre sintética universal
El principal desafío radica en replicar las complejas funciones de la sangre natural, como la coagulación y la respuesta inmune. Otros obstáculos incluyen la escala de producción, los costos elevados y la necesidad de superar rigurosas pruebas clínicas para garantizar seguridad y eficacia en humanos.
Investigaciones actuales y avances tecnológicos
Equipos científicos están explorando estrategias como el uso de hemoglobina modificada o nanopartículas para transportar oxígeno. Instituciones como la Universidad de Bristol y el Ejército de EE.UU. han logrado avances significativos, aunque la aplicación a gran escala aún está en fase experimental.
Futuro y potencial impacto en la medicina
Si se superan los desafíos técnicos, el desarrollo de sangre sintética universal podría revolucionar la medicina de urgencias, cirugías y el tratamiento de enfermedades crónicas. Su implementación reduciría la mortalidad en emergencias y zonas con acceso limitado a bancos de sangre tradicionales.
| Aspecto | Detalle |
|---|---|
| Composición base | Hemoglobina modificada o sustitutos artificiales |
| Compatibilidad | Universal (sin restricciones de grupo sanguíneo) |
| Vida útil | Mayor que la sangre natural (hasta 1 año en condiciones óptimas) |
| Principales investigadores | Universidades, ejércitos y empresas biotecnológicas |
Guía detallada sobre el desarrollo de sangre sintética universal: Avances y aplicaciones
¿Qué características definen a la sangre sintética universal y en qué se diferencia de la sangre humana natural?
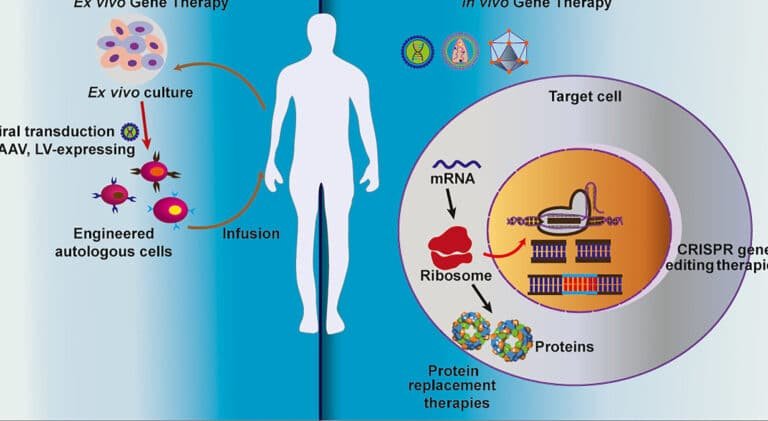
La sangre sintética universal se caracteriza por ser un producto artificial diseñado para imitar las funciones clave de la sangre humana natural, como el transporte de oxígeno y la regulación de pH, pero sin depender de grupos sanguíneos específicos, lo que la hace compatible con cualquier receptor. A diferencia de la sangre natural, no contiene glóbulos rojos vivos, plaquetas o glóbulos blancos, sino que emplea sustitutos como perfluorocarbonos o hemoglobinas modificadas para cumplir su función. El desarrollo de sangre sintética universal busca resolver problemas como la escasez de donantes y los riesgos de infección, aunque su duración en el organismo y su capacidad de almacenamiento aún son limitaciones frente a la sangre natural.
Composición de la sangre sintética universal
La sangre sintética universal está compuesta principalmente por sustitutos de hemoglobina o perfluorocarbonos, moléculas artificiales capaces de transportar oxígeno sin requerir células biológicas. A diferencia de la sangre humana, que contiene glóbulos rojos, plasma y factores de coagulación, la versión sintética carece de componentes celulares, lo que reduce el riesgo de reacciones inmunológicas. Sin embargo, esta ausencia también limita su capacidad para combatir infecciones o cicatrizar heridas, funciones inherentes a la sangre natural.
Ventajas frente a la sangre humana natural
Entre las principales ventajas de la sangre sintética universal destacan su compatibilidad universal, al no depender de grupos sanguíneos, y su menor riesgo de transmitir enfermedades como VIH o hepatitis. Además, puede almacenarse durante períodos más largos sin refrigeración, una ventaja crítica en situaciones de emergencia. No obstante, su efectividad temporal es inferior, ya que los sustitutos artificiales se degradan más rápido que los glóbulos rojos humanos, requiriendo dosis más frecuentes.
| Característica | Sangre Sintética Universal | Sangre Humana Natural |
|---|---|---|
| Composición | Perfluorocarbonos o hemoglobinas modificadas | Glóbulos rojos, plasma, plaquetas |
| Compatibilidad | Universal (sin grupos sanguíneos) | Depende del tipo (A, B, AB, O) |
| Almacenamiento | Estable sin refrigeración prolongada | Requiere refrigeración y caducidad limitada |
Desafíos en su uso clínico
A pesar de sus beneficios, El desarrollo de sangre sintética universal enfrenta desafíos significativos, como su eficacia a corto plazo y la incapacidad de replicar funciones complejas como la coagulación o la respuesta inmune. Además, algunos sustitutos artificiales pueden causar efectos secundarios como hipertensión o daño renal, limitando su aplicación en pacientes críticos. Investigaciones futuras buscan mejorar su estabilidad molecular y seguridad biológica para ampliar su uso en medicina.
¿Qué avances recientes en el desarrollo de sangre artificial han sido liderados por instituciones o países específicos?
En los últimos años, Japón ha destacado en el desarrollo de sangre sintética universal, liderado por equipos de la Universidad de Defensa Nacional y el Instituto de Ciencia Industrial de la Universidad de Tokio, quienes han creado glóbulos rojos artificiales basados en hemoglobina recombinante y liposomas. Por otro lado, Estados Unidos, a través de DARPA y la Universidad de Harvard, ha avanzado en sustitutos sanguíneos con nanopartículas que imitan la función del oxígeno. Reino Unido, con el NHS Blood and Transplant, también ha logrado progresos en sangre cultivada en laboratorio, utilizando células madre para producir glóbulos rojos funcionales.
Avances en Japón: Hemoglobina artificial y liposomas
Japón ha impulsado el desarrollo de sangre sintética universal mediante la combinación de hemoglobina recombinante y liposomas, permitiendo una solución estable y compatible con todos los tipos sanguíneos. Investigadores de la Universidad de Defensa Nacional han demostrado que estos glóbulos rojos artificiales pueden transportar oxígeno eficientemente, superando limitaciones de almacenamiento y rechazo inmunológico. Este avance podría revolucionar las transfusiones en emergencias y zonas de conflicto.
Contribuciones de Estados Unidos: Nanopartículas y oxígeno sintético
En Estados Unidos, instituciones como DARPA y la Universidad de Harvard han centrado sus esfuerzos en nanopartículas sintéticas que replican la capacidad de la hemoglobina para transportar oxígeno. Estos sustitutos sanguíneos no requieren refrigeración y tienen una vida útil prolongada, siendo ideales para situaciones críticas. Además, se han realizado pruebas exitosas en modelos animales, acercando su aplicación en humanos.
Innovaciones en Reino Unido: Sangre cultivada a partir de células madre
Reino Unido, mediante el NHS Blood and Transplant, ha logrado producir glóbulos rojos funcionales a partir de células madre, con el objetivo de reducir la dependencia de donantes. Este método permite crear sangre compatible universalmente y está en fase de ensayos clínicos. La sangre cultivada en laboratorio promete ser una alternativa sostenible y segura para transfusiones recurrentes en pacientes con enfermedades crónicas.
| País/Institución | Tecnología | Ventaja principal |
|---|---|---|
| Japón (Universidad de Defensa Nacional) | Hemoglobina recombinante y liposomas | Compatibilidad universal y estabilidad |
| Estados Unidos (DARPA/Harvard) | Nanopartículas sintéticas | Sin necesidad de refrigeración |
| Reino Unido (NHS Blood and Transplant) | Células madre | Sangre cultivada y compatible |
Preguntas Frecuentes
¿Qué es la sangre sintética universal y cómo funciona?
La sangre sintética universal es un producto artificial diseñado para imitar las funciones de la sangre natural, como transportar oxígeno y nutrientes. A diferencia de la sangre humana, no requiere compatibilidad de tipo sanguíneo, lo que la hace ideal para emergencias donde no hay tiempo para pruebas de compatibilidad.
¿Cuáles son los beneficios de la sangre sintética universal?
Los principales beneficios incluyen la reducción de dependencia de donaciones, la eliminación de riesgos de enfermedades transmitidas por transfusiones y su capacidad de almacenamiento prolongado sin refrigeración, facilitando su uso en zonas remotas o situaciones críticas.
¿Existen riesgos o efectos secundarios asociados con la sangre sintética?
Aunque la tecnología es prometedora, algunos estudios señalan posibles reacciones inmunológicas o complicaciones en el metabolismo celular. Sin embargo, los avances actuales buscan minimizar estos riesgos para garantizar su seguridad a largo plazo.
¿Cuándo estará disponible la sangre sintética universal para uso médico generalizado?
La sangre sintética aún se encuentra en fases avanzadas de investigación y ensayos clínicos. Su aprobación y disponibilidad dependerán de los resultados de estos estudios, pero se estima que podría llegar al mercado en la próxima década, sujeto a regulaciones sanitarias.