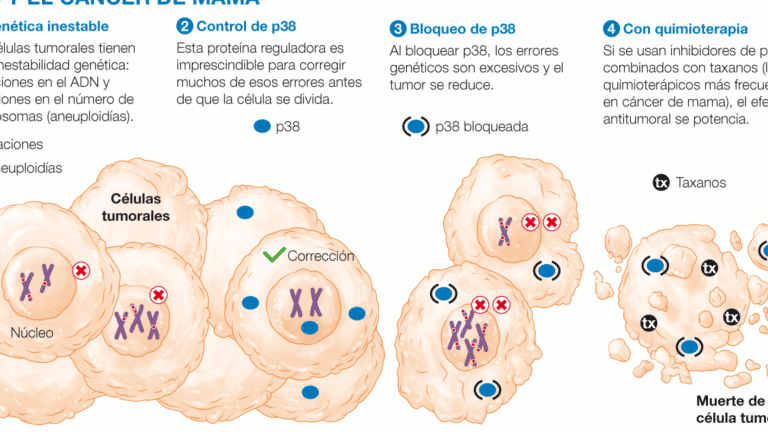
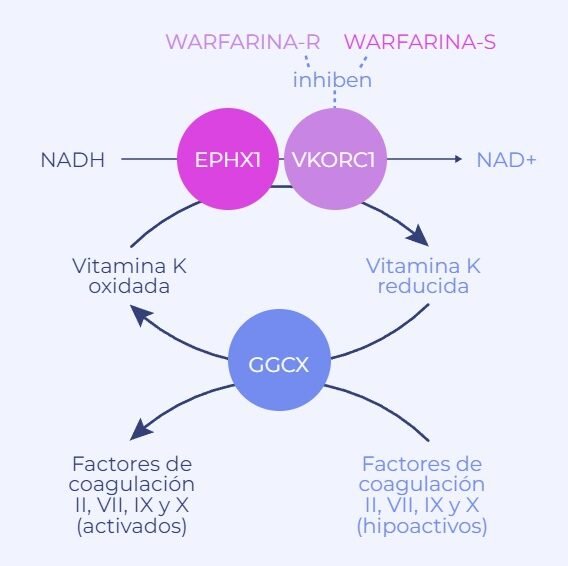
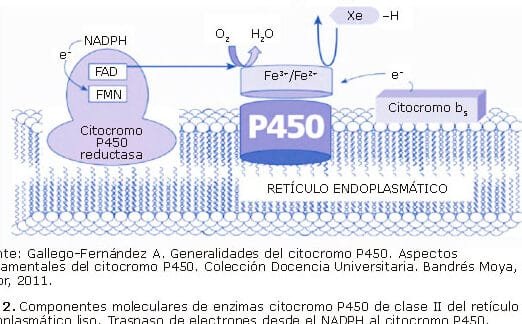
La representan un campo de estudio crucial en la medicina personalizada, donde la interacción entre la genética y la respuesta a fármacos puede determinar reacciones adversas graves. Este síndrome, una afección cutánea potencialmente mortal, ha sido asociado con el uso de ciertos medicamentos en individuos con predisposiciones genéticas específicas. La farmacogenómica permite identificar variantes genéticas que incrementan la susceptibilidad, optimizando así la selección de tratamientos y reduciendo riesgos. Explorar esta relación no solo mejora la seguridad del paciente, sino que también subraya la importancia de integrar pruebas genéticas en la práctica clínica para prevenir complicaciones severas.
Farmacogenómica y el riesgo de síndrome de Stevens-Johnson: Una perspectiva genética
La farmacogenómica estudia cómo las variaciones genéticas individuales influyen en la respuesta a los medicamentos, lo que es clave para comprender el riesgo de síndrome de Stevens-Johnson (SSJ). Este trastorno cutáneo grave, potencialmente mortal, está asociado a reacciones adversas a fármacos como anticonvulsivos, antibióticos y antiinflamatorios no esteroideos. La identificación de marcadores genéticos mediante farmacogenómica permite predecir susceptibilidades y personalizar tratamientos, reduciendo la incidencia de SSJ.
1. ¿Qué es el síndrome de Stevens-Johnson y cómo se relaciona con la farmacogenómica?
El síndrome de Stevens-Johnson (SSJ) es una reacción cutánea grave caracterizada por necrosis epidérmica y afectación de mucosas. La farmacogenómica ha identificado genes como HLA-B15:02 y HLA-A31:01, asociados a mayor riesgo de SSJ con fármacos como la carbamazepina. Estos hallazgos permiten pruebas genéticas previas al tratamiento para evitar reacciones adversas.
2. Fármacos de alto riesgo en el síndrome de Stevens-Johnson
Algunos medicamentos tienen mayor probabilidad de desencadenar SSJ en pacientes con predisposición genética. La farmacogenómica ha evidenciado que antifúngicos (voriconazol), antirretrovirales (nevirapina) y sulfonamidas presentan riesgo elevado. La tabla siguiente resume los principales fármacos implicados:
| Fármaco | Gen asociado |
| Carbamazepina | HLA-B15:02 |
| Alopurinol | HLA-B58:01 |
| Fenitoína | HLA-B15:02 |
3. Pruebas genéticas y prevención del SSJ
La farmacogenómica ha desarrollado pruebas específicas para detectar alelos de riesgo antes de iniciar tratamientos. Países como Tailandia y Taiwan implementan screening obligatorio para HLA-B15:02 en pacientes que requieren carbamazepina, reduciendo casos de síndrome de Stevens-Johnson.
4. Mecanismos inmunogenéticos del SSJ
El SSJ está ligado a respuestas inmunomediadas por complejos mayores de histocompatibilidad (MHC). La farmacogenómica explica cómo ciertos haplotipos HLA activan linfocitos T citotóxicos ante fármacos, generando apoptosis queratinocítica. Este conocimiento impulsa terapias dirigidas y alternativas farmacológicas seguras.
5. Avances futuros en farmacogenómica aplicada al SSJ
Investigaciones en farmacogenómica exploran nuevos biomarcadores y redes poligénicas asociadas al riesgo de síndrome de Stevens-Johnson. Tecnologías como secuenciación masiva y CRISPR podrían optimizar estrategias preventivas y tratamientos personalizados, minimizando efectos adversos graves.
Preguntas Frecuentes
¿Qué es la farmacogenómica y cómo se relaciona con el síndrome de Stevens-Johnson?
La farmacogenómica estudia cómo los genes afectan la respuesta a los medicamentos, y en el caso del síndrome de Stevens-Johnson, identifica variantes genéticas que aumentan el riesgo de desarrollar esta reacción adversa grave al usar fármacos específicos.
¿Qué genes están asociados con un mayor riesgo de síndrome de Stevens-Johnson?
Los genes más estudiados incluyen HLA-B15:02 y HLA-A31:01, asociados a reacciones cutáneas severas con fármacos como la carbamazepina o el alopurinol, según evidencia en poblaciones específicas.
¿Cómo puede la farmacogenómica prevenir el síndrome de Stevens-Johnson?
Mediante pruebas genéticas previas a la prescripción, se detectan marcadores de riesgo, permitiendo evitar medicamentos peligrosos y optar por alternativas seguras, reduciendo así la incidencia de esta condición potencialmente mortal.
¿Todos los pacientes deben realizarse pruebas farmacogenómicas para evitar este síndrome?
No todos requieren pruebas, pero son especialmente recomendadas para pacientes con antecedentes étnicos de alto riesgo (como asiáticos) o quienes van a iniciar tratamientos con fármacos de alto riesgo conocidos por desencadenar la reacción.