ha cobrado relevancia en los últimos años como una herramienta innovadora para personalizar el tratamiento del dolor crónico y agudo. Esta disciplina estudia cómo las variaciones genéticas influyen en la respuesta a los fármacos, permitiendo optimizar su eficacia y reducir efectos adversos. En un contexto donde el manejo del dolor suele ser complejo y varía entre pacientes, la farmacogenómica ofrece un enfoque más preciso y seguro. Al analizar marcadores genéticos, los profesionales pueden seleccionar terapias ajustadas a cada individuo, marcando un avance significativo hacia una medicina más predictiva y personalizada.
El papel de la farmacogenómica en la medicina del dolor
La farmacogenómica está revolucionando el tratamiento del dolor al permitir una personalización terapéutica basada en la genética individual. Esta disciplina analiza cómo las variaciones genéticas afectan la respuesta a los fármacos, optimizando la elección de medicamentos y reduciendo efectos adversos en pacientes con dolor crónico o agudo. Al integrar datos genómicos, los profesionales pueden predecir la eficacia de analgésicos como opioides, AINEs o antidepresivos, mejorando significativamente los resultados clínicos.
1. Fundamentos genéticos de la respuesta a analgésicos
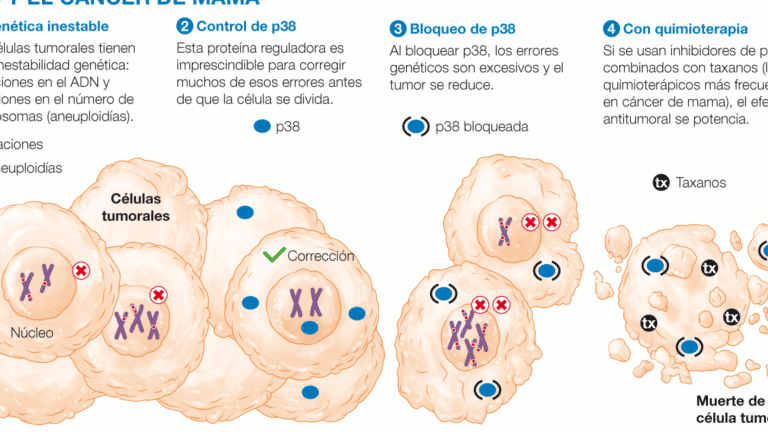
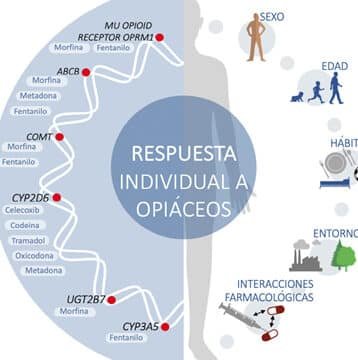
Los polimorfismos en genes como CYP2D6, COMT y OPRM1 influyen en el metabolismo y efectividad de los fármacos para el dolor. Por ejemplo, variantes en CYP2D6 pueden convertir a un paciente en metabolizador ultrarrápido de tramadol, aumentando el riesgo de toxicidad, o en metabolizador lento, reduciendo su eficacia. Estos hallazgos subrayan el papel de la farmacogenómica en la medicina del dolor para evitar reacciones impredecibles.
2. Optimización de terapias con opioides mediante farmacogenómica
La genética explica hasta el 50% de la variabilidad en la respuesta a opioides. Mutaciones en el gen ABCB1 afectan su absorción intestinal, mientras que alteraciones en OPRM1 modifican la sensibilidad al fármaco. Implementar pruebas farmacogenómicas previas a la prescripción puede minimizar riesgos de adicción o fallo terapéutico, ejemplificando cómo el papel de la farmacogenómica en la medicina del dolor contribuye a prácticas más seguras.
3. Reducción de efectos adversos en tratamientos no opioides
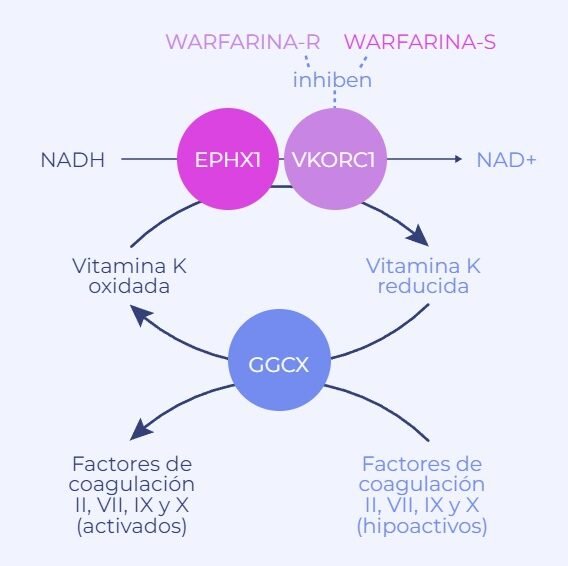
Antiinflamatorios como el ibuprofeno pueden causar daño gástrico o cardiovascular en pacientes con variantes en CYP2C9. La farmacogenómica identifica estos riesgos y sugiere alternativas como celecoxib en ciertos perfiles genéticos. Este enfoque es clave en el papel de la farmacogenómica en la medicina del dolor, especialmente en adultos mayores o pacientes polimedicados.
4. Farmacogenómica en síndromes de dolor neuropático
Medicamentos como gabapentina o amitriptilina muestran eficacia variable vinculada a genes como SCN9A (canales de sodio) o HTR2A (receptores serotoninérgicos). Estudios demuestran que adaptar dosis según haplo tipos específicos mejora el control del dolor en neuropatías diabéticas o postherpéticas, reforzando el papel de la farmacogenómica en la medicina del dolor complejo.
5. Implementación clínica y desafíos futuros
A pesar de su potencial, barreras como el costo de las pruebas y la falta de guías estandarizadas limitan su adopción masiva. Proyectos como el PGxPrecise buscan crear algoritmos predictivos accesibles, consolidando el papel de la farmacogenómica en la medicina del dolor como estándar de cuidado en la próxima década.
| Gen | Fármaco afectado | Impacto clínico |
|---|---|---|
| CYP2D6 | Tramadol, codeína | Eficacia reducida o toxicidad |
| CYP2C9 | Ibuprofeno, warfarina | Riesgo hemorrágico |
| OPRM1 | Morfina, fentanilo | Sensibilidad alterada |
| SCN9A | Anticonvulsivantes | Respuesta en dolor neuropático |
Preguntas Frecuentes
¿Qué es la farmacogenómica y cómo se aplica en la medicina del dolor?
La farmacogenómica es el estudio de cómo los genes influyen en la respuesta a los fármacos, permitiendo personalizar tratamientos para maximizar su eficacia y minimizar efectos adversos. En la medicina del dolor, analiza variaciones genéticas para prescribir analgésicos adecuados, como opioides o antiinflamatorios, basándose en el perfil genético del paciente.
¿Cómo mejora la farmacogenómica la efectividad de los analgésicos?
Al identificar marcadores genéticos asociados al metabolismo de fármacos, la farmacogenómica ayuda a seleccionar dosis óptimas y evitar medicamentos ineficaces o tóxicos. Esto es clave en pacientes con dolor crónico, donde ajustar tratamientos reduce ensayos clínicos fallidos y mejora la calidad de vida.
¿Qué tipos de dolor pueden beneficiarse de la farmacogenómica?
La farmacogenómica es especialmente útil en dolor oncológico, neuropático y postquirúrgico, donde las respuestas individuales varían significativamente. También ayuda en condiciones complejas como fibromialgia o artritis, optimizando el uso de fármacos como antidepresivos o anticonvulsivantes con acción analgésica.
¿Cuáles son los desafíos de implementar la farmacogenómica en clínicas del dolor?
Los principales retos incluyen el alto costo de las pruebas genéticas, la falta de acceso a tecnologías en algunas regiones y la necesidad de educar a profesionales en la interpretación de resultados. Además, se requieren más estudios para validar guías clínicas basadas en evidencia genómica.