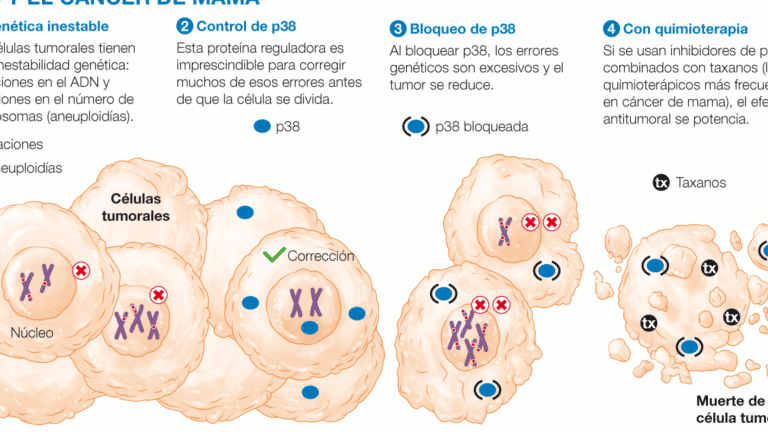
La farmacogenómica en el tratamiento del asma y EPOC representa un avance revolucionario en la medicina personalizada, permitiendo optimizar las terapias basadas en la información genética de cada paciente. Esta disciplina estudia cómo las variaciones genéticas individuales influyen en la respuesta a los fármacos, lo que es especialmente relevante en enfermedades crónicas como el asma y la enfermedad pulmonar obstructiva crónica (EPOC). Al identificar marcadores genéticos específicos, los profesionales sanitarios pueden prescribir tratamientos más eficaces y seguros, reduciendo efectos adversos y mejorando la calidad de vida. La integración de la farmacogenómica en el tratamiento del asma y EPOC promete transformar el manejo de estas patologías, ofreciendo alternativas más precisas y personalizadas.
Farmacogenómica en el tratamiento del asma y EPOC: Avances y aplicaciones clínicas
La Farmacogenómica en el tratamiento del asma y EPOC está revolucionando la medicina personalizada al analizar cómo las variaciones genéticas afectan la respuesta a los fármacos. Este enfoque permite optimizar terapias, reducir efectos adversos y mejorar la calidad de vida de los pacientes. A continuación, se detallan aspectos clave sobre su impacto en estas enfermedades respiratorias.
1. ¿Qué es la farmacogenómica y cómo se aplica en asma y EPOC?
La farmacogenómica estudia la interacción entre el genoma humano y los fármacos, identificando marcadores genéticos que predicen la eficacia o toxicidad de los tratamientos. En el asma y EPOC, analiza genes como ADRB2 (receptores de beta-2 adrenérgicos) o CYP2D6 (metabolismo de corticosteroides), facilitando terapias más precisas.
2. Principales genes implicados en la respuesta a fármacos para asma y EPOC
Entre los genes más relevantes en la Farmacogenómica en el tratamiento del asma y EPOC destacan:
- ADRB2: Variantes como Arg16Gly influyen en la respuesta a broncodilatadores.
- CYP3A4: Afecta el metabolismo de corticoides inhalados.
- LTRA4: Asociado a la eficacia de antagonistas de leucotrienos.
3. Beneficios de la farmacogenómica en la personalización terapéutica
La implementación de esta disciplina permite:
- Reducir efectos adversos como taquicardias o resistencia a corticosteroides.
- Incrementar la adherencia al tratamiento al evitar terapias ineficaces.
- Optimizar costos en sistemas de salud mediante prescripciones dirigidas.
4. Desafíos y limitaciones actuales de la farmacogenómica
A pesar de su potencial, existen barreras como:
- Accesibilidad limitada a pruebas genéticas en ciertas regiones.
- Falta de guías clínicas estandarizadas para su implementación.
- Variabilidad étnica en las frecuencias de polimorfismos genéticos.
5. Futuras direcciones en investigación farmacogenómica para asma y EPOC
Se exploran áreas prometedoras como:
- Integración con inteligencia artificial para predecir respuestas terapéuticas.
- Desarrollo de biomarcadores multivariantes para mayor precisión.
- Estudios en poblaciones diversas para reducir disparidades en salud.
| Gen | Fármaco relacionado | Impacto clínico |
|---|---|---|
| ADRB2 | Salbutamol | Respuesta variable a broncodilatadores |
| CYP3A4 | Budesonida | Metabolismo alterado de corticoides |
| LTRA4 | Montelukast | Eficacia en pacientes con variantes específicas |
Preguntas Frecuentes
¿Qué es la farmacogenómica y cómo se aplica en el tratamiento del asma y la EPOC?
La farmacogenómica es el estudio de cómo los genes de una persona influyen en su respuesta a los medicamentos. En el tratamiento del asma y la EPOC, esta disciplina permite personalizar las terapias según el perfil genético del paciente, optimizando la eficacia y reduciendo los efectos adversos de fármacos como los corticosteroides o los broncodilatadores.
¿Qué genes son clave en la farmacogenómica del asma y la EPOC?
Algunos genes relevantes incluyen el ADRβ2 (relacionado con la respuesta a broncodilatadores), el CYP2D6 (que metaboliza fármacos como la teofilina), y el CRHR1 (asociado a la eficacia de los corticosteroides). Identificar variantes en estos genes ayuda a predecir la respuesta terapéutica y ajustar las dosis.
¿Cómo mejora la farmacogenómica la seguridad del tratamiento en estos pacientes?
Al analizar las variantes genéticas, se pueden evitar fármacos con alto riesgo de toxicidad o ineficacia. Por ejemplo, pacientes con ciertas mutaciones en el gen CYP2C19 pueden requerir ajustes en dosis de omalizumab para prevenir reacciones adversas, mejorando así la seguridad clínica.
¿Está disponible la farmacogenómica de rutina para el manejo del asma y la EPOC?
Aunque su uso aún no es estándar en todos los centros, algunas pruebas genéticas ya se emplean en casos de asma grave o EPOC compleja. La implementación depende del acceso a tecnología genómica y de guías clínicas que respalden su utilidad en la medicina personalizada.