Los han marcado un hito en la medicina moderna, ofreciendo esperanza a millones de personas afectadas por este virus. La mutación CCR5 delta 32, conocida por conferir resistencia natural al VIH, ha sido utilizada en trasplantes de médula ósea con resultados prometedores, como el emblemático caso del Paciente de Berlín. Estudios recientes exploran su aplicación en terapias génicas y trasplantes menos invasivos, abriendo nuevas vías para una cura funcional. Aunque los desafíos persisten, estos avances representan un paso crucial hacia la erradicación del VIH, combinando innovación científica y perseverancia médica.
Avances en la cura del VIH mediante trasplante de células CCR5 delta 32
Los avances en la cura del VIH mediante trasplante de células CCR5 delta 32 han abierto nuevas posibilidades en el campo de la investigación médica. Esta mutación genética, conocida por conferir resistencia natural al VIH, ha sido utilizada en trasplantes de médula ósea con resultados prometedores en pacientes con infección por VIH. A continuación, se exploran aspectos clave sobre este enfoque terapéutico.
¿Qué es la mutación CCR5 delta 32 y cómo funciona?
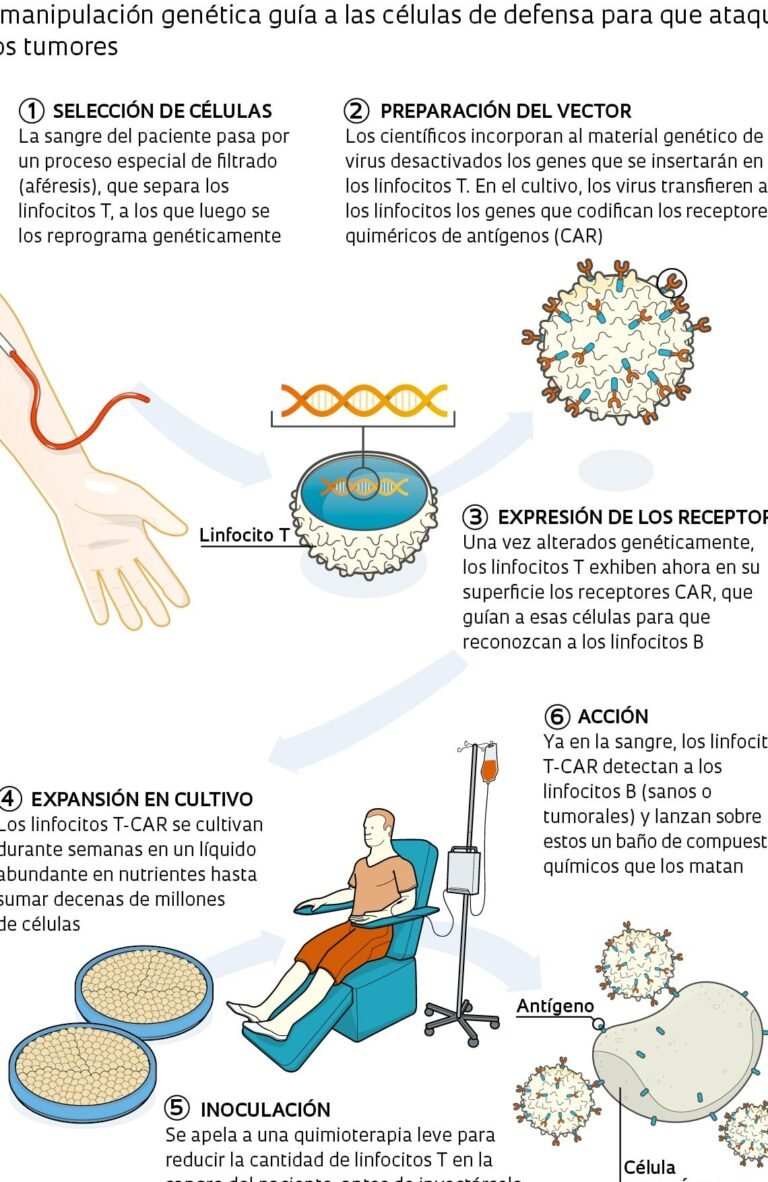
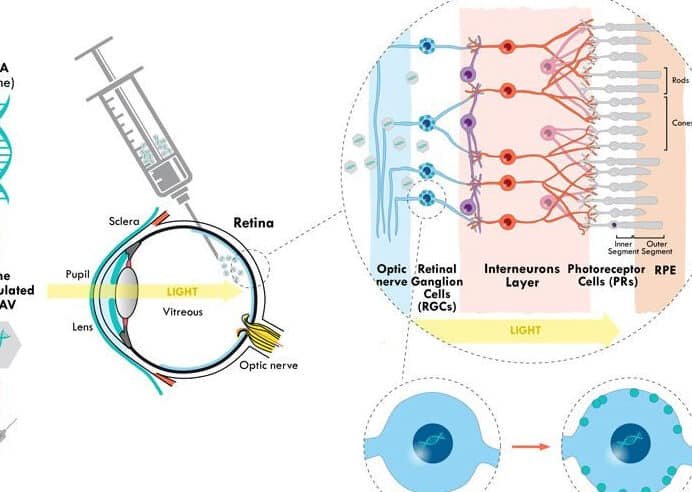
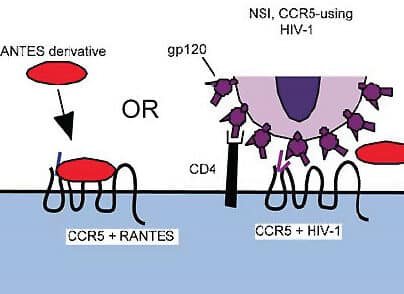
La mutación CCR5 delta 32 es una deleción en el gen CCR5 que impide la expresión de una proteína utilizada por el VIH para ingresar a las células inmunitarias. Los pacientes que poseen esta mutación de manera natural son resistentes a ciertas cepas del virus. En los avances en la cura del VIH mediante trasplante de células CCR5 delta 32, se aprovecha esta característica para reemplazar el sistema inmunitario del receptor con células de un donante portador de la mutación.
Casos exitosos de trasplantes con CCR5 delta 32
El caso más conocido es el del Paciente de Berlín, Timothy Ray Brown, quien en 2008 se convirtió en la primera persona en curarse del VIH tras recibir un trasplante de médula ósea de un donante con la mutación. Posteriormente, el Paciente de Londres y otros casos similares reforzaron la viabilidad de esta estrategia dentro de los avances en la cura del VIH mediante trasplante de células CCR5 delta 32.
Desafíos y limitaciones del enfoque
Aunque los resultados son alentadores, existen desafíos significativos. Los trasplantes de médula ósea son procedimientos invasivos con riesgos de complicaciones, como la enfermedad de injerto contra huésped. Además, la escasez de donantes compatibles con la mutación CCR5 delta 32 limita su aplicación masiva. Estos factores hacen que, por ahora, esta terapia sea considerada solo para pacientes con condiciones coexistentes como leucemia.
Tecnologías emergentes basadas en la edición genética
Investigaciones recientes exploran alternativas menos invasivas, como la edición genética mediante CRISPR-Cas9 para replicar la mutación en células del paciente. Este enfoque podría eliminar la dependencia de donantes y ampliar el acceso a los avances en la cura del VIH mediante trasplante de células CCR5 delta 32. Sin embargo, se requieren más estudios para garantizar su seguridad y eficacia.
Perspectivas futuras en la investigación
La comunidad científica continúa investigando formas de optimizar esta terapia, desde mejorar los protocolos de trasplante hasta desarrollar técnicas de terapia génica accesibles. Los avances en la cura del VIH mediante trasplante de células CCR5 delta 32 representan un hito, pero su escalabilidad y aplicación generalizada siguen siendo áreas de desarrollo prioritario.
| Aspecto | Detalle |
|---|---|
| Mutación CCR5 delta 32 | Deleción genética que bloquea la entrada del VIH a células inmunitarias. |
| Pacientes curados | Casos documentados: Paciente de Berlín, Paciente de Londres, entre otros. |
| Limitaciones | Riesgo de complicaciones y falta de donantes compatibles. |
| Tecnologías alternativas | Edición genética (CRISPR) como posible solución futura. |
Preguntas Frecuentes
¿Qué es el trasplante de células CCR5 delta 32 y cómo puede ayudar en la cura del VIH?
El trasplante de células CCR5 delta 32 consiste en implantar células madre con una mutación genética que las hace resistentes al VIH, ya que esta variante impide que el virus ingrese a las células inmunitarias. Este enfoque ha mostrado resultados prometedores en casos como el del Paciente de Berlín, donde se logró la remisión a largo plazo del virus.
¿Quiénes son candidatos potenciales para este tratamiento experimental?
Actualmente, esta terapia está dirigida a pacientes con VIH avanzado que también requieren un trasplante de médula ósea por otras afecciones, como ciertos tipos de cáncer. Su aplicación es limitada debido a la dificultad de encontrar donantes compatibles con la mutación CCR5 delta 32 y los riesgos asociados al procedimiento.
¿Existen riesgos o efectos secundarios asociados al trasplante de células CCR5 delta 32?
El trasplante conlleva riesgos significativos, como la enfermedad injerto contra huésped (EICH) o complicaciones por la supresión inmunológica. Además, la escasez de donantes compatibles y la complejidad del procedimiento lo hacen poco viable como tratamiento generalizado para el VIH en esta etapa.
¿Qué avances recientes se han logrado en esta área de investigación?
Recientemente, se han documentado casos como el del Paciente de Düsseldorf, donde se confirmó la ausencia de VIH tras años sin terapia antirretroviral. Los científicos estudian alternativas menos invasivas, como la edición genética (CRISPR) para replicar los efectos de la mutación CCR5 delta 32 sin depender de trasplantes.