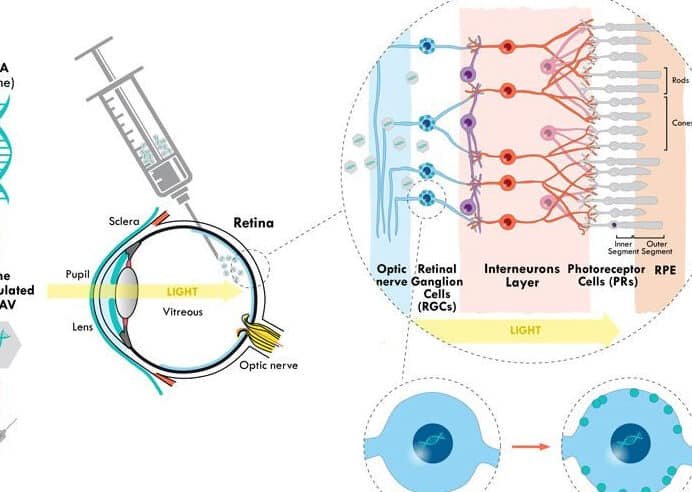
representa una alternativa prometedora frente a la creciente resistencia bacteriana a los antibióticos convencionales. Las úlceras en pacientes con diabetes suelen complicarse por infecciones difíciles de controlar, poniendo en riesgo la extremidad e incluso la vida. Los bacteriófagos, virus capaces de infectar y destruir bacterias específicas, emergen como una terapia dirigida y eficaz. Su capacidad para atacar patógenos multirresistentes sin afectar la microbiota benéfica los convierte en una opción revolucionaria. Este artículo explora su mecanismo de acción, ventajas y aplicaciones clínicas, destacando su potencial para transformar el manejo del pie diabético en un futuro cercano.
El papel de los bacteriófagos en el tratamiento del pie diabético
El uso de bacteriófagos como terapia alternativa en el tratamiento del pie diabético ha ganado relevancia debido a su capacidad para atacar infecciones bacterianas resistentes a antibióticos. Los bacteriófagos, virus que infectan específicamente bacterias, pueden ser una solución efectiva para combatir patógenos como Staphylococcus aureus y Pseudomonas aeruginosa, comúnmente asociados a úlceras diabéticas. Su aplicación reduce el riesgo de resistencia microbiana y favorece la cicatrización de heridas complejas.
1. ¿Qué son los bacteriófagos y cómo actúan?
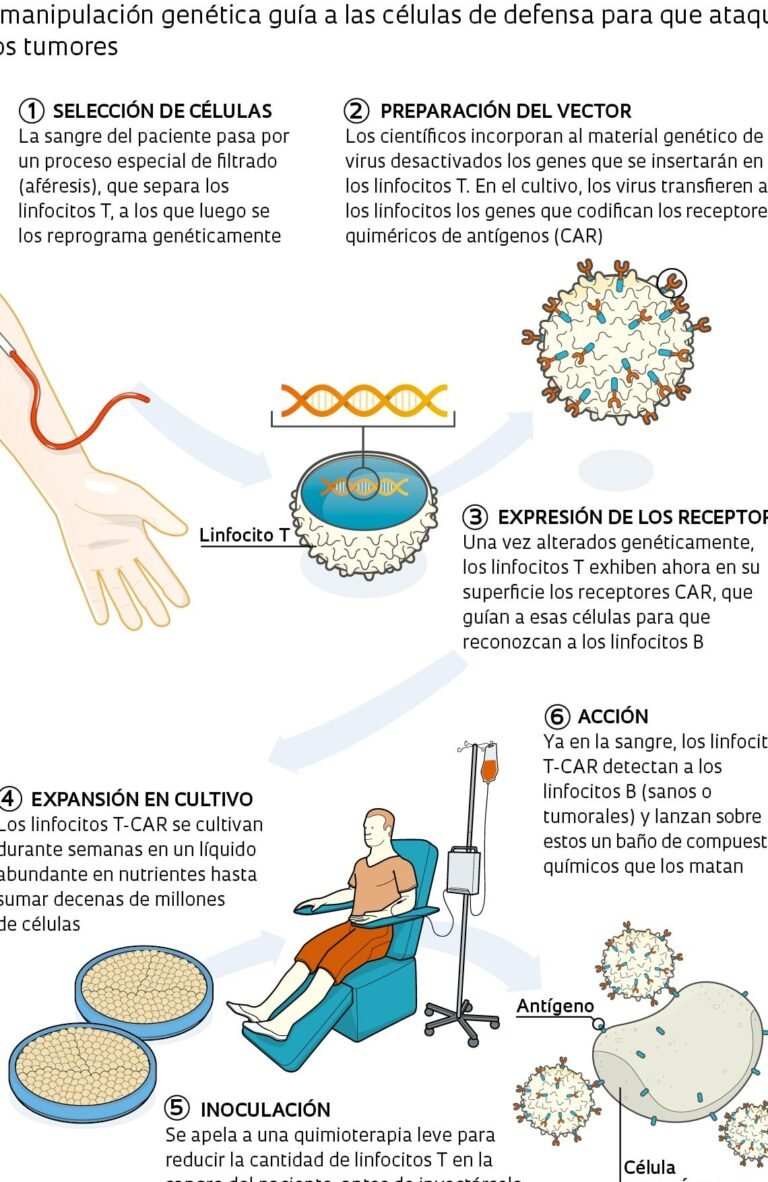
Los bacteriófagos son virus que infectan exclusivamente bacterias, replicándose en su interior hasta lisarlas. En el contexto del pie diabético, estos virus se seleccionan para atacar cepas específicas de bacterias, evitando daño a células humanas. Su mecanismo de acción incluye la unión a receptores bacterianos, inyección de material genético y posterior liberación de nuevos fagos, eliminando así la infección.
2. Beneficios de los bacteriófagos frente a los antibióticos
A diferencia de los antibióticos, los bacteriófagos ofrecen ventajas clave: – Especificidad: Solo afectan a bacterias diana, preservando la microbiota benéfica. – Menos resistencia: Su evolución paralela a las bacterias reduce la aparición de cepas resistentes. – Efectividad en biofilms: Penetran biopelículas bacterianas, comunes en úlceras diabéticas.
3. Bacterias comunes en el pie diabético y su tratamiento con fagos
Las infecciones en el pie diabético suelen involucrar bacterias como:
| Bacteria | Bacteriófago asociado |
| Staphylococcus aureus | Fago K |
| Pseudomonas aeruginosa | Fago PT7 |
| Escherichia coli | Fago T4 |
4. Aplicación clínica de los bacteriófagos en úlceras diabéticas
La terapia con bacteriófagos se administra tópicamente en forma de cócteles de fagos o impregnados en apósitos. Estudios demuestran su eficacia en reducir la carga bacteriana y acelerar la cicatrización en pacientes con pie diabético, especialmente en casos de infecciones multirresistentes.
5. Desafíos y futuro de la terapia con bacteriófagos
A pesar de su potencial, esta terapia enfrenta retos como: – Regulación: Falta de estándares globales para su producción y uso clínico. – Logística: Dificultad para almacenar y transportar fagos viables. – Investigación: Necesidad de más ensayos clínicos para validar su seguridad y eficacia a largo plazo.
El papel de los bacteriófagos en el tratamiento del pie diabético: una guía detallada
¿Qué tipos de microorganismos patógenos suelen aislarse comúnmente en las infecciones del pie diabético y cuál es su perfil de resistencia?
En las infecciones del pie diabético, los microorganismos patógenos más comúnmente aislados incluyen bacterias Gram-positivas como Staphylococcus aureus (incluyendo cepas resistentes a meticilina – MRSA) y Streptococcus spp., así como bacterias Gram-negativas como Pseudomonas aeruginosa, Escherichia coli, Klebsiella pneumoniae y Proteus mirabilis. También se encuentran con frecuencia anaerobios como Bacteroides fragilis. El perfil de resistencia varía significativamente, mostrando altas tasas de resistencia a antibióticos convencionales como penicilinas, cefalosporinas y fluoroquinolonas, especialmente en entornos con uso excesivo de antimicrobianos. El papel de los bacteriófagos en el tratamiento del pie diabético se ha explorado como alternativa prometedora frente a cepas multirresistentes, aunque su aplicación clínica sigue en estudio.
Microorganismos Gram-positivos en el pie diabético
En las infecciones del pie diabético, los microorganismos Gram-positivos como Staphylococcus aureus (especialmente MRSA) y Streptococcus spp. son predominantes, representando hasta el 60% de los aislamientos. Estas bacterias suelen mostrar resistencia a beta-lactámicos, macrólidos y clindamicina, lo que complica el tratamiento. La presencia de biofilms en las heridas crónicas incrementa aún más su resistencia. El papel de los bacteriófagos en el tratamiento del pie diabético podría ser clave para abordar estas infecciones recalcitrantes.
Microorganismos Gram-negativos en el pie diabético
Las bacterias Gram-negativas, como Pseudomonas aeruginosa, Escherichia coli y Klebsiella pneumoniae, son frecuentes en infecciones avanzadas del pie diabético, especialmente en úlceras crónicas. Estas cepas suelen exhibir resistencia a cefalosporinas de amplio espectro, carbapenems (en casos de productores de carbapenemasas) y aminoglucósidos. La siguiente tabla resume los perfiles de resistencia más comunes:
| Bacteria | Resistencias Comunes |
|---|---|
| Pseudomonas aeruginosa | Piperacilina-tazobactam, Fluoroquinolonas |
| Escherichia coli | Cefalosporinas de 3ra generación, Cotrimoxazol |
| Klebsiella pneumoniae | Carbapenems (KPC), Colistina |
Anaerobios y su impacto en el pie diabético
Los anaerobios, como Bacteroides fragilis y Peptostreptococcus spp., son relevantes en infecciones profundas del pie diabético, especialmente en tejidos necróticos. Estas bacterias suelen ser resistentes a metronidazol y clindamicina en ciertos contextos, lo que exige el uso de carbapenems o combinaciones de antibióticos. Su detección requiere técnicas de cultivo especializadas, y su manejo puede beneficiarse de enfoques innovadores como El papel de los bacteriófagos en el tratamiento del pie diabético.
¿En qué consiste la terapia con bacteriófagos y cómo podría aplicarse específicamente en el manejo de infecciones en el pie diabético?
La terapia con bacteriófagos consiste en el uso de virus que infectan y destruyen bacterias específicas, ofreciendo una alternativa a los antibióticos convencionales, especialmente útil en casos de resistencias bacterianas. En el manejo de infecciones en el pie diabético, esta terapia podría aplicarse mediante la identificación precisa de las cepas bacterianas presentes en la herida, seguida de la administración tópica o sistémica de bacteriófagos seleccionados para atacar dichas bacterias, lo que reduciría la carga bacteriana, promovería la cicatrización y evitaría amputaciones. El papel de los bacteriófagos en el tratamiento del pie diabético radica en su capacidad para actuar de manera dirigida, minimizando daños a la microbiota benéfica y reduciendo el riesgo de efectos secundarios.
Mecanismo de acción de los bacteriófagos en infecciones bacterianas
Los bacteriófagos actúan al adherirse a receptores específicos en la superficie de las bacterias, inyectando su material genético y replicándose en su interior hasta lisar (romper) la célula bacteriana, liberando nuevas partículas virales. En el contexto del pie diabético, este mecanismo permite eliminar bacterias multirresistentes como Staphylococcus aureus o Pseudomonas aeruginosa, sin afectar tejidos humanos. El papel de los bacteriófagos en el tratamiento del pie diabético destaca por su precisión, evitando la destrucción de bacterias beneficiosas y reduciendo la inflamación asociada a infecciones crónicas.
Aplicación tópica de bacteriófagos en heridas del pie diabético
La aplicación tópica de bacteriófagos en heridas infectadas del pie diabético implica la formulación de geles, soluciones o apósitos impregnados con estos virus, lo que permite una liberación controlada y directa sobre el área afectada. Esta metodología ha demostrado eficacia en reducir la carga bacteriana y acelerar la cicatrización, especialmente en úlceras complicadas por biofilms. El papel de los bacteriófagos en el tratamiento del pie diabético se refuerza al combinarse con desbridamiento y otros tratamientos locales, optimizando resultados clínicos.
| Ventaja | Descripción |
|---|---|
| Especificidad | Atacan solo bacterias patógenas, preservando la microbiota benéfica. |
| Baja resistencia | Menor probabilidad de desarrollar resistencias comparado con antibióticos. |
| Biocompatibilidad | No dañan células humanas, minimizando efectos adversos. |
Desafíos y consideraciones en la terapia con bacteriófagos
Aunque prometedora, la terapia con bacteriófagos enfrenta desafíos como la necesidad de identificar cepas específicas para cada paciente, la producción estandarizada de cócteles de fagos y la regulación de su uso clínico. En el pie diabético, la variabilidad bacteriana y la presencia de biofilms complican el diseño de tratamientos universales. El papel de los bacteriófagos en el tratamiento del pie diabético requiere más investigación para superar estas limitaciones y garantizar su eficacia a largo plazo.
¿Cuáles son los antibióticos convencionalmente utilizados en el tratamiento del pie diabético y qué limitaciones presentan frente a cepas resistentes?
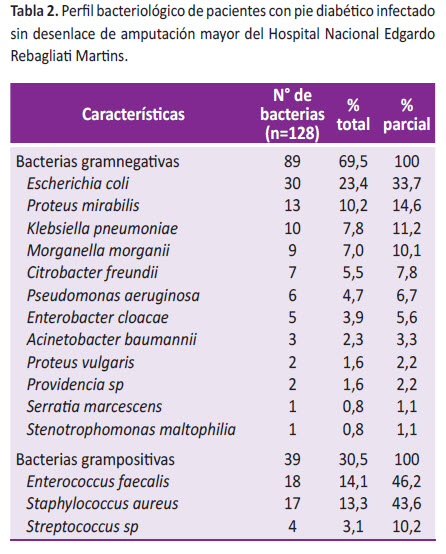
Los antibióticos convencionales utilizados en el tratamiento del pie diabético incluyen cefalosporinas (como ceftriaxona o cefazolina), fluoroquinolonas (como ciprofloxacino), clindamicina, amoxicilina-clavulánico y vancomicina para infecciones graves por grampositivos, mientras que los aminoglucósidos o carbapenémicos se emplean frente a gramnegativos. Sin embargo, enfrentan limitaciones significativas debido al aumento de cepas resistentes, como Staphylococcus aureus resistente a meticilina (SARM) o Pseudomonas aeruginosa multirresistente, lo que reduce su eficacia y obliga a alternativas como El papel de los bacteriófagos en el tratamiento del pie diabético, especialmente en infecciones recurrentes o crónicas.
Antibióticos más utilizados y sus espectros de acción
Los antibióticos de primera línea para el pie diabético cubren microorganismos comunes como Staphylococcus aureus, Streptococcus spp. y bacilos gramnegativos. La amoxicilina-clavulánico es efectiva contra infecciones polimicrobianas, mientras que la vancomicina se reserva para SARM. No obstante, el uso excesivo ha generado resistencia, limitando opciones terapéuticas.
| Antibiótico | Espectro principal | Limitaciones |
|---|---|---|
| Amoxicilina-Clavulánico | Grampositivos y gramnegativos | Resistencia en E. coli y Klebsiella |
| Ciprofloxacino | Gramnegativos (Pseudomonas) | Resistencia creciente |
| Vancomicina | SARM | Nefrotoxicidad |
Resistencia bacteriana y desafíos terapéuticos
La resistencia antibiótica en el pie diabético complica el manejo clínico, especialmente con biofilms que protegen a las bacterias. Cepas como Enterococcus faecalis resistente a vancomicina (VRE) o Pseudomonas aeruginosa con beta-lactamasas requieren combinaciones de antibióticos o terapias alternativas, donde El papel de los bacteriófagos en el tratamiento del pie diabético emerge como opción innovadora.
Alternativas ante la resistencia antibiótica
Frente a la falla terapéutica, estrategias como terapia combinada, desbridamiento quirúrgico o agentes tópicos (como la plata) ganan relevancia. Además, la investigación en terapia fágica ofrece potencial para targetear cepas resistentes sin dañar la microbiota, aunque su disponibilidad clínica aún es limitada.
¿Qué ventajas ofrecen los bacteriófagos frente a los tratamientos antibióticos tradicionales en el control de infecciones asociadas al pie diabético?
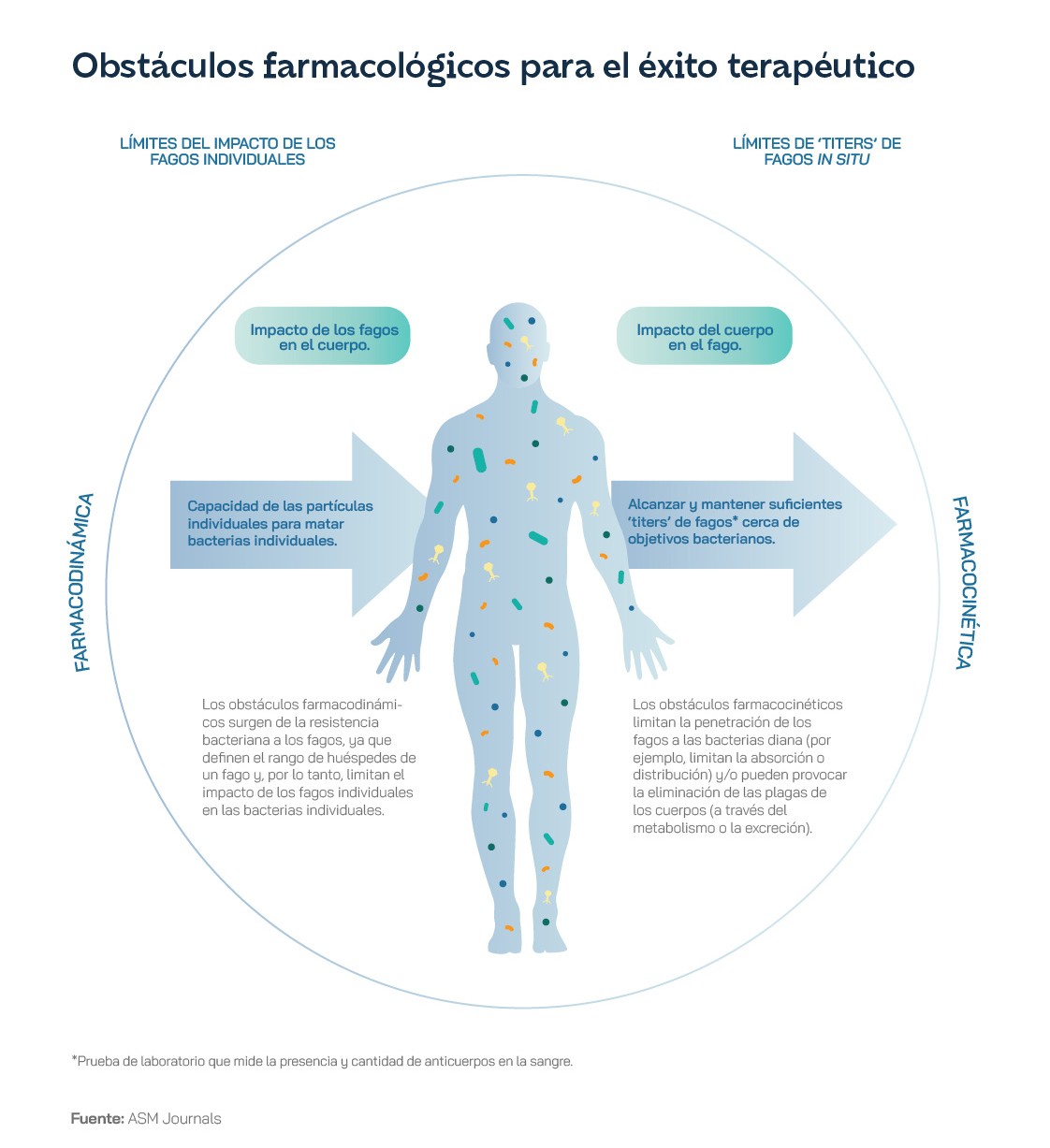
Los bacteriófagos ofrecen ventajas significativas frente a los antibióticos tradicionales en el tratamiento de infecciones asociadas al pie diabético, debido a su especificidad para atacar bacterias patógenas sin dañar la microbiota beneficiosa, lo que reduce el riesgo de resistencia bacteriana. Además, su capacidad para penetrar biopelículas —estructuras bacterianas difíciles de erradicar con antibióticos— los convierte en una alternativa eficaz para infecciones crónicas. El papel de los bacteriófagos en el tratamiento del pie diabético también incluye menos efectos secundarios y una mayor eficacia en cepas multirresistentes, optimizando así el manejo clínico de estas complicaciones.
Especificidad contra bacterias patógenas
Los bacteriófagos actúan de manera altamente específica, eliminando únicamente las bacterias responsables de la infección en el pie diabético, a diferencia de los antibióticos de amplio espectro que afectan indiscriminadamente a la microbiota. Esta precisión reduce el riesgo de disfunción microbiana y evita complicaciones como infecciones secundarias por hongos o Clostridioides difficile, comunes con el uso prolongado de antibióticos.
Efectividad contra biopelículas
Las biopelículas bacterianas son una barrera crítica en infecciones crónicas del pie diabético, ya que protegen a los patógenos de los antibióticos. Los bacteriófagos producen enzimas líticas capaces de degradar esta matriz, llegando a las bacterias encapsuladas y eliminándolas de manera más eficiente. Estudios demuestran una reducción del 70-90% en biopelículas de Staphylococcus aureus y Pseudomonas aeruginosa con terapia fágica.
Reducción de la resistencia bacteriana
La resistencia a antibióticos es un desafío creciente en el manejo del pie diabético, pero los bacteriófagos evolucionan junto a las bacterias, manteniendo su efectividad. A continuación, una comparación entre ambos tratamientos:
| Característica | Bacteriófagos | Antibióticos |
|---|---|---|
| Mecanismo de acción | Específico por cepa | Amplio espectro |
| Resistencia bacteriana | Baja probabilidad | Alta probabilidad |
| Impacto en microbiota | Mínimo | Significativo |
Preguntas Frecuentes
¿Qué son los bacteriófagos y cómo actúan en el tratamiento del pie diabético?
Los bacteriófagos son virus que infectan y destruyen específicamente bacterias, sin afectar células humanas. En el pie diabético, se utilizan para atacar infecciones resistentes a antibióticos, eliminando bacterias como Staphylococcus aureus o Pseudomonas aeruginosa y acelerando la cicatrización.
¿Por qué los bacteriófagos son una alternativa efectiva a los antibióticos en el pie diabético?
Los bacteriófagos son efectivos porque atacan solo las bacterias patógenas, evitando la resistencia bacteriana común con los antibióticos. Su aplicación en el pie diabético reduce el riesgo de amputaciones al controlar infecciones crónicas de manera más precisa y con menos efectos secundarios.
¿Cómo se aplican los bacteriófagos en pacientes con pie diabético?
Los bacteriófagos se aplican tópicamente en heridas infectadas, mediante soluciones o geles, o por vía sistémica en casos graves. Su uso se personaliza según el tipo de bacteria identificada en el cultivo para garantizar máxima eficacia en el tratamiento del pie diabético.
¿Qué ventajas tienen los bacteriófagos frente a otros tratamientos para el pie diabético?
Los bacteriófagos ofrecen ventajas como especificidad, menor daño a la microbiota beneficiosa y capacidad de evolucionar junto a las bacterias resistentes. En el pie diabético, esto se traduce en menor toxicidad, mayor éxito terapéutico y reducción de recaídas infecciosas.