La representa un avance prometedor en el tratamiento de esta enfermedad crónica. Esta enfoque innovador busca restaurar la función pancreática mediante el trasplante de células productoras de insulina, conocidas como islotes pancreáticos. A diferencia de las terapias convencionales, el reemplazo de islotes puede ofrecer una solución más fisiológica, reduciendo la dependencia de la insulina exógena. Aunque los desafíos técnicos e inmunológicos persisten, los avances en biotecnología e inmunosupresión están ampliando su viabilidad. En este artículo, exploraremos los fundamentos, beneficios y futuras direcciones de esta revolucionaria estrategia terapéutica.
Terapia celular para la diabetes tipo 1: Reemplazo de islotes
La Terapia celular para la diabetes tipo 1: Reemplazo de islotes representa un enfoque innovador en el tratamiento de esta enfermedad. Esta técnica busca restaurar la función pancreática mediante el trasplante de células productoras de insulina, conocidas como islotes pancreáticos. A diferencia de tratamientos convencionales como la administración de insulina, esta terapia busca una solución más permanente y fisiológica al problema de la deficiencia hormonal en pacientes con diabetes tipo 1.
¿Qué es el reemplazo de islotes en la terapia celular?
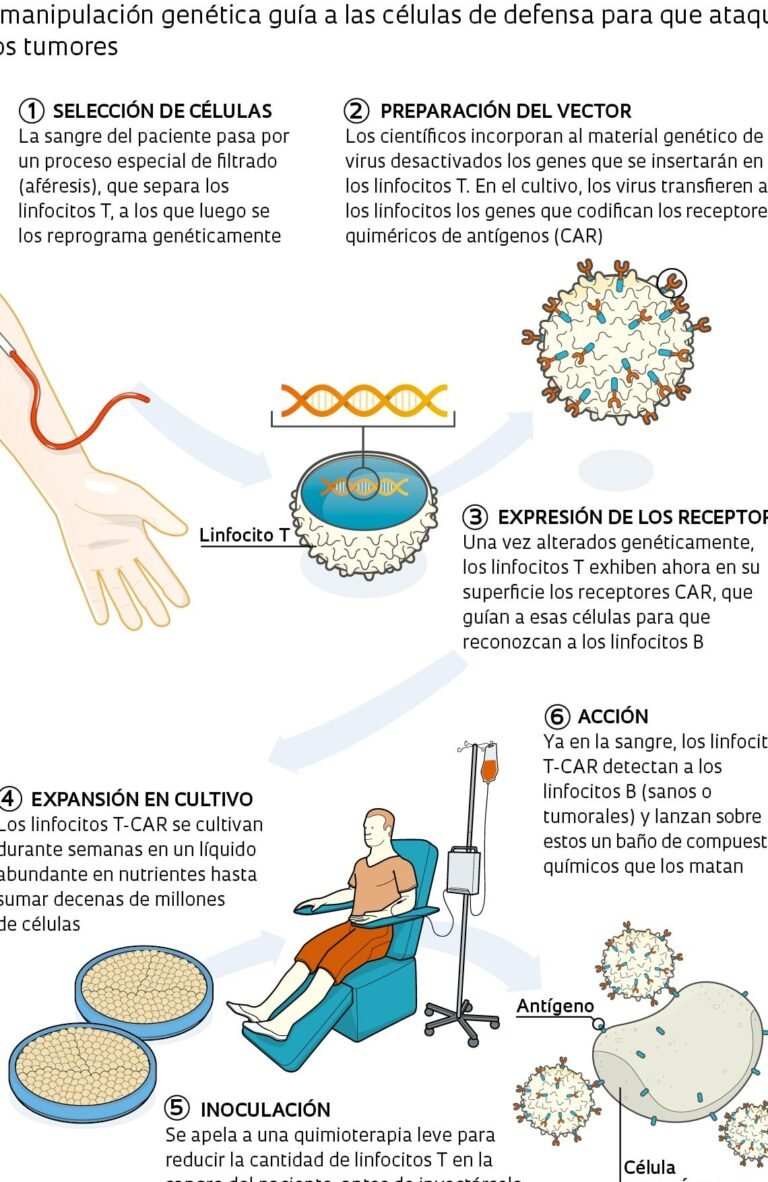
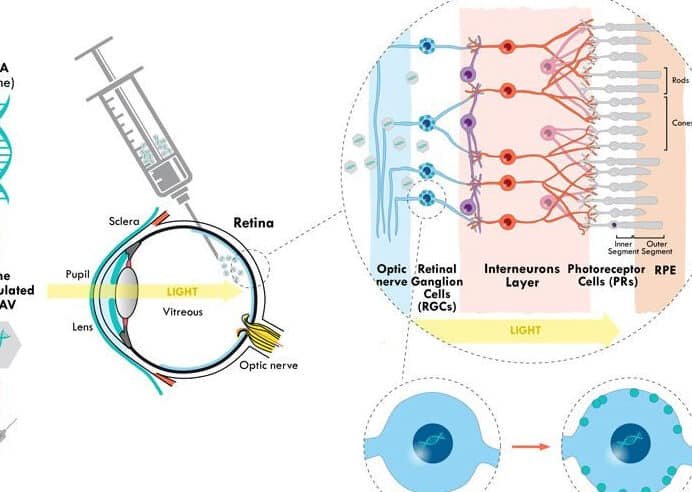
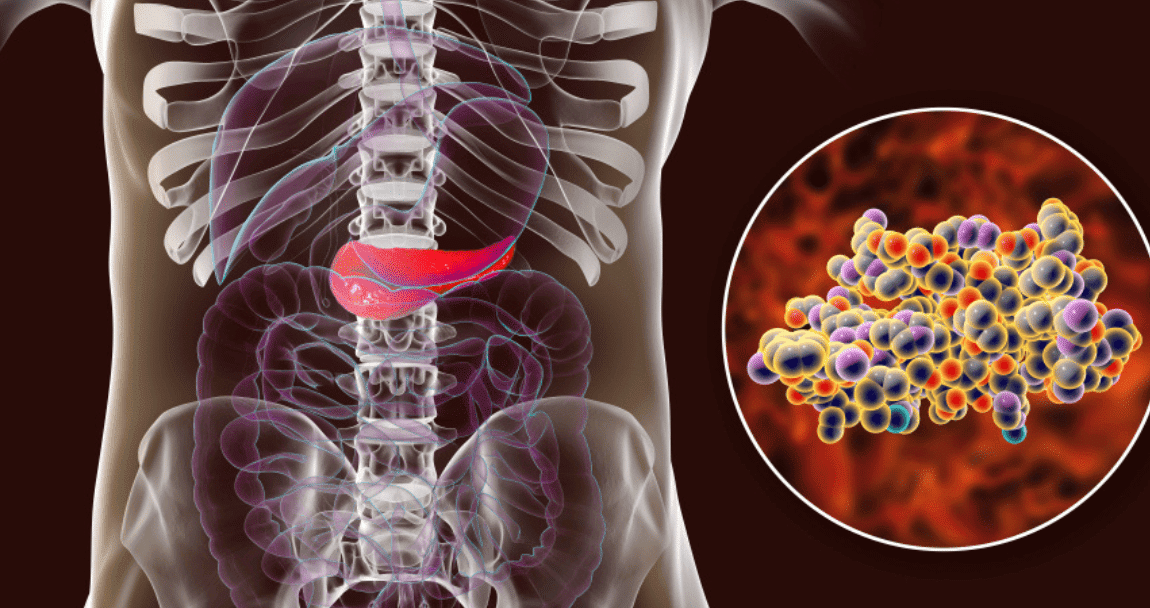
El reemplazo de islotes es un procedimiento en el que se trasplantan células beta pancreáticas sanas a un paciente con diabetes tipo 1. Estas células, agrupadas en los llamados islotes de Langerhans, son responsables de la producción de insulina. La terapia aprovecha células provenientes de donantes o, en algunos casos en investigación, células madre diferenciadas, con el objetivo de restaurar la función endocrina del páncreas.
Ventajas de la terapia celular para diabetes tipo 1
Esta aproximación terapéutica ofrece múltiples beneficios, incluyendo una mejor regulación glucémica a largo plazo y la reducción de complicaciones asociadas a la diabetes. Al contrario de las inyecciones de insulina, que solo mitigan los síntomas, el reemplazo de islotes puede, en algunos casos, reducir o incluso eliminar la dependencia de la terapia hormonal externa y mejorar significativamente la calidad de vida del paciente.
Desafíos actuales en el reemplazo de islotes
A pesar de su potencial, la Terapia celular para la diabetes tipo 1: Reemplazo de islotes enfrenta retos importantes como la escasez de donantes, el riesgo de rechazo inmunológico y la necesidad de tratamientos inmunosupresores prolongados. La investigación actual se centra en superar estos obstáculos mediante técnicas como el encapsulamiento de islotes o el uso de células madre para generar un suministro ilimitado de células beta.
Resultados clínicos del reemplazo de islotes
Los estudios clínicos han demostrado que algunos pacientes logran la independencia de insulina después del trasplante, aunque los resultados varían según el protocolo utilizado. La tasa de éxito aumenta cuando se realiza un seguimiento riguroso y se optimiza la terapia inmunosupresora. Algunos pacientes experimentan una mejora significativa en el control glucémico, incluso si no llegan a dejar completamente las inyecciones de insulina.
Futuro del reemplazo de islotes en diabetes tipo 1
El futuro de la Terapia celular para la diabetes tipo 1: Reemplazo de islotes incluye avances en bioingeniería, como la creación de andamios celulares para mejorar la supervivencia de los islotes trasplantados, y en inmunomodulación para reducir el rechazo. También se están explorando alternativas como la reprogramación de células adultas o la edición genética para generar células beta funcionales sin necesidad de donantes.
| Aspecto | Detalle |
| Fuente de células | Donantes cadavéricos o células madre diferenciadas |
| Procedimiento | Infusión de islotes en la vena porta del hígado |
| Resultados esperados | Mejora en el control glucémico y posible independencia de insulina |
| Riesgos principales | Rechazo inmunológico y efectos secundarios de inmunosupresores |
| Estado actual | Considerado tratamiento experimental en muchos países |
Preguntas Frecuentes
¿En qué consiste la terapia celular para diabetes tipo 1 mediante reemplazo de islotes?
Esta terapia implica trasplantar células de los islotes pancreáticos de un donante a un paciente con diabetes tipo 1, con el objetivo de restaurar la producción de insulina y mejorar el control glucémico. Los islotes contienen células beta, responsables de sintetizar insulina.
¿Quiénes son candidatos potenciales para el reemplazo de islotes en diabetes tipo 1?
Los candidatos ideales son pacientes con diabetes tipo 1 mal controlada, que experimentan hipoglucemias graves recurrentes a pesar del tratamiento convencional. También se evalúan factores como la función renal y la capacidad para seguir un régimen de inmunosupresión postrasplante.
¿Cuáles son los riesgos asociados al trasplante de islotes pancreáticos?
Los riesgos incluyen rechazo inmunológico, efectos secundarios por los medicamentos inmunosupresores (como infecciones o toxicidad) y la posibilidad de que los islotes trasplantados pierdan funcionalidad con el tiempo. Además, puede requerirse más de un trasplante para lograr resultados óptimos.
¿Qué resultados se esperan del reemplazo de islotes en pacientes con diabetes tipo 1?
El éxito del procedimiento se mide por la independencia de insulina o la reducción de sus dosis, junto con un mejor control de la glucemia y menos episodios de hipoglucemia. Sin embargo, los resultados varían según el paciente, y en algunos casos se necesita terapia complementaria para mantener los beneficios.